PiemonteSocietà
Infermiera in prima linea racconta le condizioni dei malati di Covid-19: è un calvario
Abbiamo deciso di pubblicare il racconto che ci ha inviato un’infermiera impegnata in prima linea nella lotta al coronavirus. Si tratta di un racconto crudo, con parole anche forti, che vuole cercare di far comprendere quanto siano drammatiche le condizioni di un paziente malato di Covid-19 in un reparto di terapia sub-intensiva. Vi invitiamo a leggerlo e a farlo leggere, nella speranza di comprendere meglio quale sia il male contro cui stiamo combattendo e quanto sia importante rispettare le indicazioni di sicurezza.
Quello che segue è il racconto:
Sono giorni che leggo di gente che, stando a casa si lamenta che “la propria libertà personale” è lesa e che tutto ciò è “anticostituzionale”.
Ora però lasciatemi spiegare perché, della vostra sensazione di “lesione delle libertà personali”, in questo momento me ne frega un po’ poco…
Sono un’infermiera, sono tornata a farlo con questa emergenza dopo una pausa in cui ho fatto altro, ma data l’emergenza ho pensato che fosse utile anche il mio contributo. Mi aspettavo di finire in un reparto di degenza, e invece sono stata catapultata per un mese e mezzo in un reparto di medicina d’urgenza, riconvertito in una terapia sub-intensiva perché il ritmo di lavoro e la gravità dei pazienti richiedeva il doppio del personale normale e all’inizio ci sono stati turni in cui si correva, testa bassa e gomiti chiusi, come in una trincea.
Non sto qui a raccontarvi il livello di stress mio e dei miei colleghi, che più di me si rompono la schiena da mesi per salvare la pelle ai malati che ci arrivano in reparto. Non vi racconto i sacrifici che ognuno di noi fa, la paura che proviamo, gli episodi tristissimi a cui assistiamo. Situazioni tali che a volte ti bruciano gli occhi dal pianto ma ti trattieni il più possibile per non far crollare chi più di te ne avrebbe diritto, ovvero i malati che vivono queste situazioni in prima persona e che si aggrappano ai nostri sorrisi celati dietro alle mascherine.
Non parlo della preoccupazione dei colleghi che hanno una famiglia a casa e temono di portarsi il virus a casa, a libera fruizione dei proprio figli piccoli.
No.
A quelli che rompono i coglioni dicendo che “si sentono lesi nella propria libertà personale” …voglio raccontare invece parte del calvario che vivono alcuni dei nostri pazienti, così… magari si rendono conto di quanta libertà invece possono godere, rimanendo a casa. E sì, per carità, avete ragione pure voi ad essere preoccupati per il futuro e per il lavoro, ma nulla giustifica lo smartellamento di gonadi a cui ci sottoponete col “riapriamo tutto”.
Dicevo…
I pazienti che arrivano in un contesto d’emergenza non hanno scelta, o meglio…possono scegliere di morire, oppure di fidarsi e farsi curare. Spesso sono in stato di incoscienza o di agitazione psicomotoria per l’età o semplicemente per la mancanza di ossigeno. Ma anche i soggetti che arrivano coscienti e tranquilli, non sanno quasi mai cosa gli sta per capitare finché non si trovano a viverlo.
Nei contesti medici si si muove sempre col concetto di “primum non nocere”, ovvero per prima cosa non nuocere, scegli il trattamento meno lesivo, con minori conseguenze nocive… ma quando arrivi in emergenza questo si traduce anche in “prima valuta e pensa, poi agisci, quindi spiega”.
Non perché i sanitari siano dei secondini stronzi, ma semplicemente perché il tempo che impiegheremmo a spiegare cosa sta per succedere, le sensazioni che proveranno e quant’altro sono minuti preziosi, che centelliniamo per cercare di evitare interventi di natura ancora più invadente,traumatica e aggressiva.
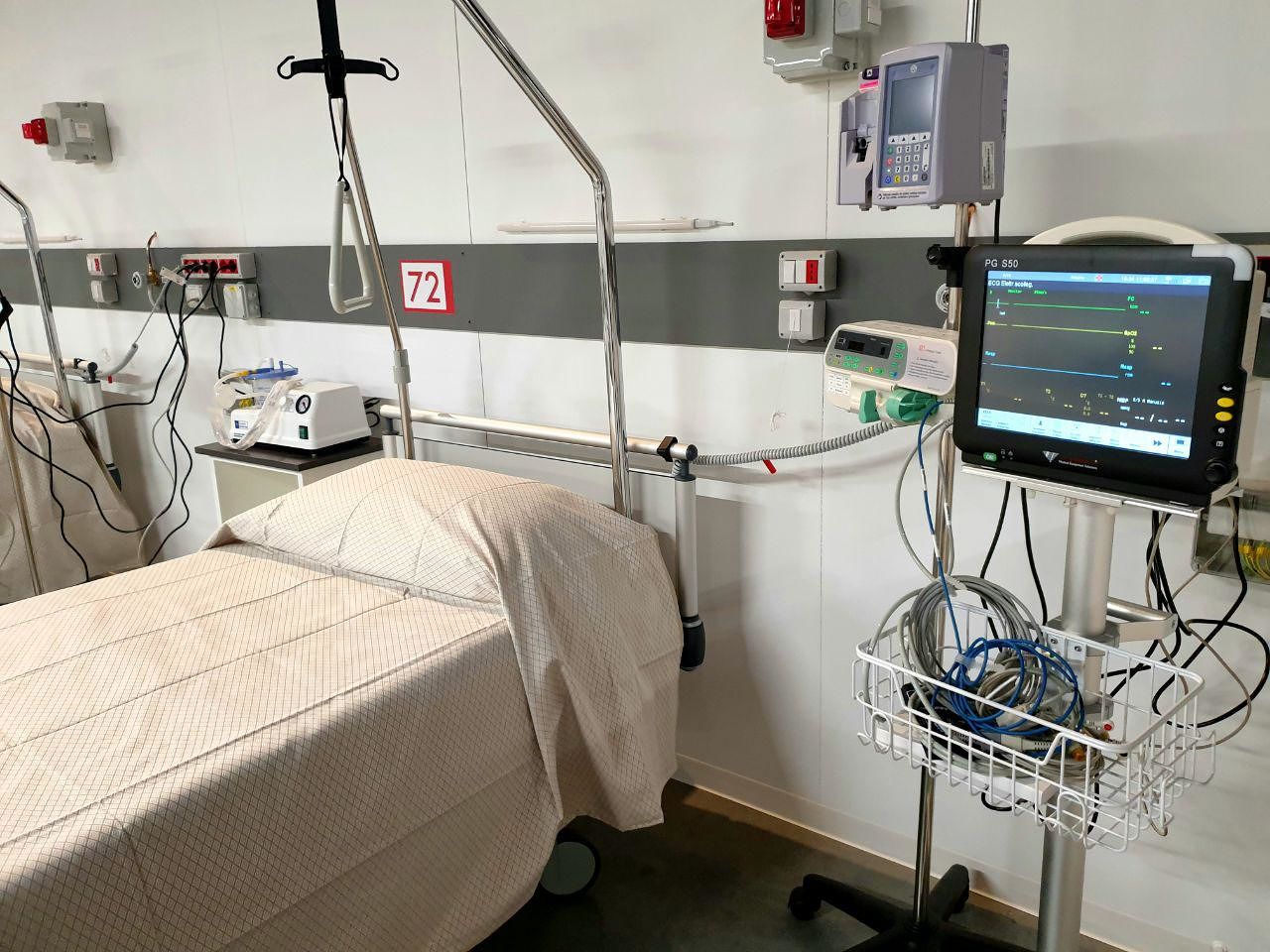
Per cui i pazienti arrivano, vengono trasferiti dal letto alla barella, spogliati come vermi, vengono bucati sulle braccia se già non hanno un accesso venoso funzionante (raramente, per fortuna, perché ci pensano già in pronto soccorso), gli vengono applicati degli elettrodi sul petto, una specie di pinza su un dito, il saturimetro, e attaccati a un monitor che suona con una spia fastidiosa ogni volta che qualcosa non va.
Il monitor è in alto, e spesso i pazienti non vedono cosa stia suonando, se è semplicemente perché la pinza sul dito non legge bene la saturazione o se il loro corpo sta andando a puttane. Sentono solo che suona e se sono giovani e si spaventano suonano il campanello sperando che qualcuno corra a placare la loro paura (più o meno)inconscia di morire da un momento all’altro.
Nel frattempo gli viene chiesto, in una stanza che -nel mio reparto- è di solito occupata da altri 2-3 persone, se ha qualche allergia, quando ha fatto l’ultima cacca e altre domande che cancellano la parola “PRIVACY” con la stessa velocità con cui Salvini diffonde una fake news.
Poi vengono solitamente vestiti con un pannolone e un camice in tessuto non tessuto. Una roba più trasparente nei completi di Victoria Secrets (ma con la stessa resa che se ti vestissero con un sacco della spazzatura e con lo stesso livello di traspirazione) e coperti con un lenzuolo. Circa 1 minuto dopo gli viene infilato in testa un casco di plastica, che si chiude sul collo con una comodità tale da ricordare un incrocio mal riuscito tra la gogna e una gorgiera in stile Enrico VIII. E viene fissato con due cinghie che passano sotto le ascelle talmente strette che dopo qualche giorno le braccia si gonfiano come zampogne perché il ritorno venoso è parzialmente compromesso.
Il casco CPAP, che da una sensazione di claustrofobia persino a me che non devo indossarlo, viene attaccato a una macchina che spara dai 35 ai 60 litri di ossigeno al minuto, con una pressione tale che pure se non volessi, i tuoi polmoni si riempirebbero lo stesso come un palloncino a una festa di compleanno (che poi questo significhi che il paziente torni a respirare bene è tutto da vedere). La pressione è tale che se sono portatori di occhiali devi toglierglieli, condannandoli a non vedere più bene.
Praticamente la sensazione è la stessa che avreste cacciando fuori la testa dal finestrino aperto di una macchina che viaggia in autostrada ai 110 all’ora. Con lo stesso rumore, circa. Giorno e notte.
Se sono fortunati restano col casco qualche ora/giorno. Se pure così i livelli di ossigeno fanno schifo e sono “fortunati” perché in rianimazione si libera un posto e sono candidati papabili, si beccano un tubo in gola senza sapere se si risveglieranno, altrimenti, rimangono nel casco e noi sanitari incrociamo le dita. Pure quelle dei piedi, sperando che se la cavino lo stesso.
Se invece col casco hanno dei buoni scambi gassosi restano col casco e tutto ciò che esso comporta finché non migliorano al punto da passare ad altri metodi meno invasivi per somministrargli ossigeno. Con questo rombo nelle orecchie continuo, giorno e notte (l’ho già detto?).
A decidere se tenere il casco o toglierlo non sono i pazienti, ma i medici, sulla base dei parametri che si leggono con un esame francamente doloroso, l’EGA, che gli infermieri devono fare bucando le arterie delle braccia (quando va bene) o delle cosce, ovvero la femorale.
Vi ricordate che le braccia dei nostri pazienti diventano gonfie per le cinghie del casco? Perfetto…questo significa che per prendere una vena per fare una cosa semplice come un prelievo venoso l’infermiere si trasforma in rabdomante, e a volte non si riesce al primo tentativo a fare un EGA o un prelievo per gli esami del sangue.
Nei giorni no si beccano 2-3 EGA. A questi buchi vanno aggiunti quelli da eparina e se hanno la sfiga di essere diabetici si beccano anche 2 buchi prima dei “pasti”, uno per la misurazione della glicemia e uno per l’insulina, se va corretta la glicemia. State tenendo il conto dei buchi giornalieri?
Ah…i “pasti”, quando respirano davvero male, consistono in 100 gr. di polpa di mela grattugiata, se va bene, altrimenti nulla, digiuno. E non per un pasto…ma anche qualche giorno filato. Se invece i livelli di ossigeno sono in miglioramento il pasto consiste in una “dieta leggera”, ovvero in brodaglie dai colori ambigui e verdura lessa, di cui comunque non sentono ne odore ne gusto, perché col Coronavirus la maggior parte dei pazienti hanno gusto e olfatto alterati o annullati del tutto. E visto in cosa consiste il “rancio” viene da dire menomale.
Ah…ovviamente col casco non si può bere. Si beve solo quando l’infermiere entra nella stanza e, avendo una saturazione che lo permette, apre per qualche minuto il casco in cui si concede di bere qualche goccio d’acqua e si bagnano gli occhi (perché con tutto quell’ossigeno gli occhi si seccano e cominciano a bruciare…) mentre con un occhio l’infermiere guarda il monitor come un falco osserva una lepre da cacciare.
A volte gli si secca la lingua e le labbra tanto da creparsi, eppure anche se fa male, quello è l’ultimo dei pensieri.
Oppure gli viene la micosi, che è piacevole tanto quanto fare una maratona con una grattugia tra le chiappe, per intenderci.
A proposito di parti basse…se sono nefropatici o cardiopatici o semplicemente non sono capaci di usare una padella o usare un pappagallo, i pazienti vengono cateterizzati (e sfido chiunque non sia masochista a trovare piacevole una cannuccia in silicone su per l’uretra) perché medici e infermieri hanno bisogno di sapere esattamente quanta pipì fanno e non si possono preoccupare (ANCHE) del fatto che la loro vescica esploda letteralmente da un momento all’altro.
Sono soli in un letto, tutto il giorno, per giorni. Dopo due giorni di immobilità, possono essere anche atletici come Yuri Chechi, ma immancabilmente soffrono di mal di schiena, spossatezza, e cominciano a lamentare “bruciore al sedere”, che è lo spiacevole incipit delle temibili piaghe da decubito. Per cui i pazienti cercano di cambiare un po’ posizione (rimanendo sempre semiseduti perché così respirano meglio) e cominciando a girarsi sui fianchi fin quando anche le anche si indolenziscono.
Dicevo… soli nei loro letti, senza poter scendere se non migliorano, vengono toccati da persone che non conoscono e che non riconoscono, perché noi sanitari siamo tutti, dal primo all’ultimo, vestiti con tute bianche o verdi, sacchi di plastica o camici da sala operatoria, e immancabilmente abbiamo il viso coperto dalla mascherina e da una barriera di plastica, cosa che non facilita la comunicazione da entrambe le parti.
A tutto questo si aggiungono gli orari ospedalieri, per cui la luce al neon si accende e si spegne a intermittenza nei loro occhi socchiusi in un timido tentativo di riposare, di giorno come di notte, perché ormai al tempo fuori chi ci bada più? Il tempo in ospedale è solo una clessidra in cui speri di avere più sabbia sopra che sotto.
Se qualcosa non va nella stanza e non riusciamo a capire da dove arriva l’allarme, la luce di notte si accende e comincia la caccia alla spia. Che significa guardare i monitor, le pompe infusionali, le macchine CPAP, controllare che i caschi non si siano bucati, che gli accessi venosi funzionino e bene, per noi. E che significa essere scoperti, toccati, sballottati, spostati sul materasso, cambiati di posizione (anche se quella che avevano trovato era l’unica in cui la schiena gli doleva un po’ meno) per loro o per il loro vicino di letto. Con lamenti a voce alta annessi…perché quando hai male, di far poco rumore non te ne frega niente… e con le nostre grida, ultimo tentativo di farci sentire sopra il rombo dentro il casco (di cui forse vi ho già accennato due o tre volte..).
E i nostri pazienti, ormai pieni di tubi, buchi, fasciature, dolori e angoscia di morire e morire lontano dai proprio affetti, stanno zitti. Non si lamentano più, quasi mai. Non c’hanno l’aria per vivere, figurati per lamentarsi.
Pensa un po’,tutto questo è ciò che vive chi è ricoverato in una terapia sub-intensiva che tenta di sopravvivere al Covid-19. Sembra quasi una galera, in cui la gabbia non sai più se è il corpo o il letto che lo contiene, la malattia o la cura.
In cui “l’ora d’aria”, quando stanno bene, arriva nei dieci minuti in cui videochiamano le loro famiglie e si aggrappano come possono alla speranza di rivederle.
Ora…ovviamente i pazienti possono rifiutare il casco CPAP (se sono lucidi e orientati)…ma l’alternativa è la morte e quindi preferiscono passare questa pena infernale perché hanno “figlie (e figli) che si sposano a settembre”, “nipoti che prendono 7 in matematica da ri-abbracciare”, “mogli a cui far ritorno per mangiare una pasta al pesto”, “mariti che senza di loro come faranno”…affetti che, se muoiono, non rivedranno mai più.
E ora dai…vogliamo ancora sederci e disquisire insieme di “lesione della libertà personale”?
Perché non credo che tanti di quelli che ancora si lamentano sappiano cosa significa davvero essere dei malati gravi di Covid-19
Iscriviti al canale WhatsApp, segui la nostra pagina Facebook e continua a leggere Quotidiano Piemontese